Боль является неприятным ощущением, которое возникает в организме в ответ на различные стимулы. Она является важным механизмом защиты организма и сигнализирует о возможных угрозах для его нормального функционирования. Физиологическая боль может возникать из-за различных факторов, включая травмы, воспалительные процессы, нервные повреждения и другие.
Классификация физиологической боли позволяет систематизировать ее различные типы и выделить основные причины их возникновения. Основными типами физиологической боли являются ноцицептивная боль, нейропатическая боль и психогенная боль.
Ноцицептивная боль является наиболее распространенным типом боли. Она возникает в результате активации ноцицепторов – специальных рецепторов, которые находятся в различных тканях организма и способны реагировать на раздражители, такие как температура, механическое действие или химические вещества. Ноцицептивная боль чаще всего вызывается травмами, воспалением или различными патологиями органов.
Нейропатическая боль возникает в результате повреждения или дисфункции нервной системы. Она часто описывается как ощущение жжения, рези или онемения. Нейропатическая боль может быть вызвана различными причинами, такими как травма, инфекция, опухоль или дегенеративные изменения в нервных структурах.
Психогенная боль возникает в результате психологических факторов, таких как стресс, тревога или депрессия. Она может проявляться как хроническая болевая синдрома без явных физических причин или усиливаться в ответ на реальные или воображаемые травмы. Психогенная боль часто требует комплексного подхода в лечении и может быть связана с другими типами боли.
- Ноцицептивная боль
- Остроконечная ноцицептивная боль
- Постоянная ноцицептивная боль
- Невропатическая боль
- Периферическая невропатическая боль
- Центральная невропатическая боль
- Вегетативная (сосудистая) боль
- Мигрень
- Кластерная головная боль
- Психогенная боль
- Соматизированная психогенная боль
- Функциональная психогенная боль
- Постинфекционная боль
- Острая постинфекционная боль
- Хроническая постинфекционная боль
- 🎬 Видео
Видео:Нормальная физиология | Физиология болиСкачать

Ноцицептивная боль
Прямые причины ноцицептивной боли могут быть разнообразными и включают такие факторы, как:
| Воспалительные процессы | Посттравматические состояния |
| Ишемия | Патологические изменения в тканях |
| Механическое давление | Химическое воздействие |
Ноцицептивная боль может иметь локализацию как внутри организма, например, в определенных органах или системах, так и распространяться на соседние ткани и органы. Она может быть острого характера или иметь хроническое течение.
Одной из форм ноцицептивной боли является висцеральная боль — болевое ощущение, возникающее при раздражении внутренних органов, таких как желудок, кишечник, почки, мочевой пузырь и другие. Это ощущение нередко сопровождается дискомфортом и может иметь различную интенсивность в зависимости от причины и характера стимуляции.
Остроконечная ноцицептивная боль
Эта форма боли может возникать в результате таких причин, как острые травмы, повреждение нервов, воспаление или раздражение тканей. Остроконечные ноцицептивные рецепторы находятся в коже, слизистых оболочках, кровеносных сосудах и других тканях и отвечают за регистрацию и передачу информации об опасных воздействиях на организм.
Остроконечная ноцицептивная боль имеет резкий, пронзающий характер и может сопровождаться ощущением жжения или раздражения. Она может быть как поверхностной, так и глубокой, в зависимости от уровня раздражения рецепторов. Эта форма боли обычно сигнализирует о наличии некого воздействия на организм, что способствует его защите и предотвращению дальнейшего ущерба.
Лечение остроконечной ноцицептивной боли зависит от ее причины. Это может включать использование лекарственных препаратов для снижения болевых ощущений, физическую терапию, операцию или другие методы в зависимости от конкретной ситуации.
Постоянная ноцицептивная боль
Научные исследования показывают, что постоянная ноцицептивная боль может быть вызвана различными причинами. Например, повреждение тканей, воспалительные процессы, опухоли или хронические заболевания могут стать источниками такой боли.
Этот тип боли носит хронический характер и может сопровождать человека в течение длительного времени. Он может существенно ограничивать обычную жизнедеятельность и качество жизни пациента.
Лечение постоянной ноцицептивной боли требует комплексного подхода и индивидуального подбора методов в соответствии с причинами и особенностями каждого конкретного случая. В некоторых случаях может потребоваться использование лекарственных препаратов, физиотерапии, психотерапии и других методов.
Важно помнить, что постоянная ноцицептивная боль требует профессионального вмешательства и наблюдения со стороны специалистов. Только они способны определить корректные методы лечения и обеспечить улучшение качества жизни пациента.
Видео:ЛЕКЦИЯ – Что значит когда болит голова или плечо? Типы боли, виды чувствительностиСкачать

Невропатическая боль
Основные причины развития невропатической боли могут включать:
- Нейропатии — повреждение периферических нервов, вызванное диабетом, травмой или инфекцией.
- Невриты — воспаление нерва, обычно вызванное инфекцией или автоиммунными заболеваниями.
- Экстрапериферические нервные сжатия — сжатие нерва в позвоночнике или других областях тела, вызванное позвоночной грыжей, опухолью или другими факторами.
- Центральная невропатическая боль — вызвана повреждением или поражением центральной нервной системы, например, после инсульта или спинальной травмы.
Невропатическая боль может быть хронической и очень трудно поддается обычным методам лечения боли. Для диагностики и лечения невропатической боли обычно требуется консультация невролога или специалиста по боли.
Периферическая невропатическая боль
При периферической невропатической боли пациенты ощущают различные виды дискомфорта, такие как жжение, покалывание, боль или онемение в зоне иннервации пораженного нерва. Они также могут испытывать гиперальгезию (повышенную чувствительность к боли) или аллодинию (ощущение боли от обычно не болезненного стимула).
Периферическая невропатическая боль может иметь различные причины, включая:
- Травматическое повреждение нервов;
- Ишемию (недостаточное кровоснабжение нервов);
- Воспаление нервов, вызванное инфекцией или аутоиммунными процессами;
- Нейропатию, связанную с диабетической болезнью или другими эндокринными нарушениями;
- Нейропатию, вызванную химиотерапией или радиотерапией при лечении онкологических заболеваний;
- Нейропатию, ассоциированную с вирусными инфекциями, такими как опоясывающий лишай или ветрянка;
- Генетические аномалии нервной системы.
Лечение периферической невропатической боли может включать применение анальгетиков, антидепрессантов, антиконвульсантов, физиотерапию или хирургическое вмешательство, в зависимости от причины и тяжести боли.
Центральная невропатическая боль
Центральная невропатическая боль может быть вызвана различными причинами, такими как инсульт, травма головного мозга, множественная склероз, рак мозга, паркинсонизм и другие неврологические заболевания.
Симптомы центральной невропатической боли могут включать постоянную или возникающую время от времени боль, онемение, жжение или покалывание в задетых областях тела. Эта боль может быть интенсивной и долгоиграющей, часто приводящей к ограничению движений и снижению качества жизни пациента.
Диагноз центральной невропатической боли может быть сложным и требует комплексного подхода. Обычно врачи основываются на клинических симптомах, анамнезе пациента и результаты дополнительных исследований, таких как МРТ или КТ головного мозга.
Лечение центральной невропатической боли может быть разнообразным и зависит от ее причины и симптомов. Врачи могут назначить лекарственные препараты для управления болью, физиотерапию, психотерапию и другие методы.
В целом, центральная невропатическая боль является серьезным медицинским состоянием, требующим внимания и должного лечения. Пациенты с таким диагнозом должны обратиться к квалифицированному специалисту для получения подробной консультации и помощи.
Видео:Анатомия боли.Скачать

Вегетативная (сосудистая) боль
При вегетативной боли пациенты могут испытывать такие симптомы, как покраснение или бледность кожи, повышение или понижение артериального давления, учащенное или замедленное сердцебиение, ощущение пульсации в голове или других частях тела, а также головокружение и чувство слабости.
Причинами вегетативной боли могут быть различные заболевания и нарушения, такие как атеросклероз, гипертоническая болезнь, сосудистая дистония, неврозы, мигрень, головная боль напряжения и другие. Также вегетативная боль может быть вызвана стрессовыми ситуациями, неправильным образом жизни, недостаточной физической активностью, неправильным питанием и другими факторами.
| Вегетативная боль | Основные причины |
|---|---|
| Атеросклероз | Нарушение обмена веществ, избыточное употребление жирной пищи |
| Гипертоническая болезнь | Повышенное артериальное давление, стресс, нарушение обмена солей |
| Сосудистая дистония | Нарушение вегетативной нервной системы, нарушение регуляции сосудов |
| Неврозы | Эмоциональные перегрузки, стресс, психические расстройства |
| Мигрень | Генетическая предрасположенность, изменения в сосудах головного мозга |
| Головная боль напряжения | Повышенное напряжение мышц головы и шеи, утомление |
Для лечения вегетативной боли необходимо устанавливать ее причины и проводить комплексную терапию, включающую коррекцию образа жизни, прием лекарственных препаратов, физиотерапевтические процедуры и психотерапию.
Мигрень
Мигрень является хроническим заболеванием, которое часто наследуется по генетическому принципу. Его причины не до конца выяснены, но считается, что мигрень связана с изменениями функции мозга и сосудистой системы.
Виды мигрени могут быть разные, включая мигрень без ауры и мигрень с аурой. Мигрень без ауры характеризуется приступами односторонней пульсирующей боли, обычно сопровождающимися тошнотой и рвотой. Мигрень с аурой включает дополнительные неврологические симптомы, такие как изменение зрения и онемение в одной половине тела.
Лечение мигрени может быть медикаментозным или нетребующим лекарств. Рекомендуется обратиться к врачу, если вы страдаете от мигрени, чтобы получить диагноз и назначение подходящего лечения.
Важно помнить, что данный текст предоставляет только общую информацию и не заменяет консультацию специалиста.
Кластерная головная боль
Основные симптомы кластерной головной боли включают:
- Острая и колющая боль вокруг глаза или в височной области
- Насморк или заложенность носа на стороне боли
- Слезотечение
- Покраснение глаза на стороне боли
- Очень высокая чувствительность к свету и звуку
Приступы кластерной головной боли могут быть крайне болезненными и длиться от нескольких минут до нескольких часов. Возможны несколько атак в течение дня, обычно в одно и то же время.
Причины возникновения кластерной головной боли неизвестны, однако некоторые факторы могут способствовать ее появлению:
- Генетическая предрасположенность
- Избыток алкоголя
- Курение
- Изменения давления воздуха
- Стресс и усталость
Кластерная головная боль – это хроническое заболевание, и не существует специфического лечения, которое бы позволяло полностью избавиться от него. Однако существуют методы, которые могут уменьшить интенсивность и продолжительность приступов, а также облегчить симптомы.
Видео:Боль: механизмы, пути передачи и правила леченияСкачать

Психогенная боль
Одним из наиболее распространенных типов психогенной боли является головная боль, которая может быть вызвана сильным стрессом или эмоциональным напряжением. Часто такая боль сопровождается головокружением, усталостью и нарушениями сна.
Другим примером психогенной боли является боль в желудке, которая может возникать в результате длительного стресса или тревоги. При сильном эмоциональном воздействии на организм, желудочные стенки могут сокращаться сильнее обычного, вызывая боль и дискомфорт.
Также психогенная боль может проявляться в форме мышечных болей или болей в области спины. Напряжение мышц, вызванное психическим напряжением, может стать причиной боли и дискомфорта.
Для лечения психогенной боли обычно требуется комплексный подход, включающий психотерапию, назначение препаратов для снятия стресса и тревожности, а также методы релаксации и управления стрессом.
Соматизированная психогенная боль
При соматизированной психогенной боли, симптомы могут быть долгосрочными или прогрессировать со временем. Часто эта боль сложно диагностировать, так как физические причины ее возникновения могут быть неочевидными.
Основной механизм соматизированной психогенной боли заключается в том, что психологические факторы могут влиять на нервную систему и вызывать изменения в восприятии боли и ее обработке. Это может привести к усилению сигналов боли в мозге и вызывать физиологические реакции, которые могут проявляться как физические симптомы.
Соматизированная психогенная боль часто требует комплексного подхода к лечению, который включает психотерапию, управление стрессом и лекарственную терапию, если необходимо. Целью лечения является не только облегчение физической боли, но и улучшение психологического состояния пациента и уменьшение эмоционального дискомфорта.
Функциональная психогенная боль
Функциональная психогенная боль может проявляться в разных частях тела, включая голову, шею, спину, живот, мышцы и суставы. Её симптомы могут быть разнообразными и могут включать болевые ощущения, онемение, ощущение жжения или покалывания.
| Причины | Симптомы | Лечение |
|---|---|---|
| Сильный стресс и эмоциональные переживания | Болевые ощущения в разных частях тела | Психологическое консультирование, психотерапия |
| Тревога и депрессия | Онемение, ощущение жжения или покалывания | Антидепрессанты, анксиолитики |
Лечение функциональной психогенной боли требует комплексного подхода, который включает не только устранение физических симптомов, но и работу над психологическими причинами её возникновения. Психологическое консультирование и психотерапия обычно используются для изучения и решения эмоциональных проблем, связанных с этим типом боли. В некоторых случаях могут быть назначены антидепрессанты или анксиолитики для снятия тревоги и депрессии, которые могут усиливать симптомы.
Видео:Понятие и виды боли — Алексей АлексеевСкачать

Постинфекционная боль
Причины постинфекционной боли могут быть разнообразными и зависят от конкретного заболевания. Одним из наиболее распространенных источников такой боли является воспаление, вызванное перенесенной инфекцией. Воспаление может произойти в различных частях организма, включая суставы, кожу, мышцы и внутренние органы.
Другим фактором, способствующим развитию постинфекционной боли, является повреждение тканей, вызванное инфекцией. Например, бактерии или вирусы могут нанести ущерб клеткам и тканям, что может привести к ощущению боли. Также возможно нарушение нервных структур, что также может быть источником болевых ощущений.
Постинфекционная боль может иметь различные проявления. Она может быть острая и ноющая, локализована в определенном месте или распространяться по всему телу. Интенсивность боли может быть разной — от легкой до сильной, что может существенно влиять на качество жизни пациента.
Диагностика и лечение постинфекционной боли требует комплексного подхода и специализированной медицинской помощи. Врачи, специализирующиеся на боли и инфекционных заболеваниях, должны провести тщательное обследование пациента, чтобы установить точную причину боли и назначить соответствующую терапию.
| Заболевание | Причина постинфекционной боли |
|---|---|
| Грипп | Воспаление слизистой оболочки верхних дыхательных путей, нарушение нервной системы |
| Герпес | Воспаление кожи и нервных структур, нанесение ущерба клеткам |
| Пневмония | Воспаление легких, повреждение тканей |
Независимо от причин и проявлений постинфекционной боли, важно обратиться за медицинской помощью и получить соответствующее лечение. Своевременное обращение к врачу поможет предотвратить осложнения и улучшить качество жизни пациента.
Острая постинфекционная боль
Инфекционные заболевания характеризуются воспалительными процессами, вызванными патогенными микроорганизмами, такими как бактерии, вирусы, грибы. После того, как организм побеждает инфекцию, могут возникать различные изменения и осложнения, которые могут привести к острой постинфекционной боли.
Причины острой постинфекционной боли могут быть разными:
— Нарушение нормальной функции органов и тканей вследствие воспаления;
— Посттравматическая боль в результате травмы, полученной во время инфекционного процесса;
— Наличие осложнений после инфекционного заболевания, например, абсцессов, гнойных процессов и др.;
— Воспаление и раздражение нервных окончаний, вызванное инфекцией.
Острая постинфекционная боль может иметь различную интенсивность и продолжительность. Она может проявляться как приступами боли, которые усиливаются при движении, или постоянной ноющей болью. В зависимости от источника боли, она может распространяться на соседние области тела.
Для определения причины острой постинфекционной боли и разработки эффективного лечения необходима консультация врача. Обычно врач проводит осмотр пациента, назначает дополнительные исследования (например, анализы, УЗИ, рентген и др.), чтобы выявить источник боли и определить наилучший подход к лечению.
Острота постинфекционной боли и возможные осложнения оказывают значительное влияние на качество жизни пациента. Поэтому важно своевременно обратиться к врачу и получить необходимое лечение, чтобы облегчить боль, улучшить функциональность органов и восстановить общее состояние здоровья.
Хроническая постинфекционная боль
Процесс восстановления после инфекции может быть сложным и требовать значительного времени. Некоторые люди могут переживать длительные периоды боли и дискомфорта после того, как исчезли все признаки инфекционного процесса.
Причины хронической постинфекционной боли могут быть разными. Один из механизмов возникновения — это воспаление и повреждение нервных окончаний в процессе инфекции. Это может привести к появлению хронической боли даже после того, как инфекция уже была побеждена.
Постинфекционная боль может влиять на качество жизни пациента и ограничивать его возможности. Лечение хронической постинфекционной боли может включать фармакотерапию, физиотерапию и реабилитационные процедуры. Для каждого пациента подбирается индивидуальная схема лечения в зависимости от характера и причин болевого синдрома.
Однако, необходимо отметить, что хроническая постинфекционная боль — это сложная и разносторонняя проблема, и иногда лечение может быть сложным и требовать многопрофильного подхода.
🎬 Видео
Все виды боли и способы управления ими. Врач-алголог Антон ЛободаСкачать

ФИЗИОЛОГИЯ БОЛИ.Скачать

Физиология болиСкачать

Дубынин В. А. - Физиология сенсорных и двигательных систем - Система болевой чувствительностиСкачать
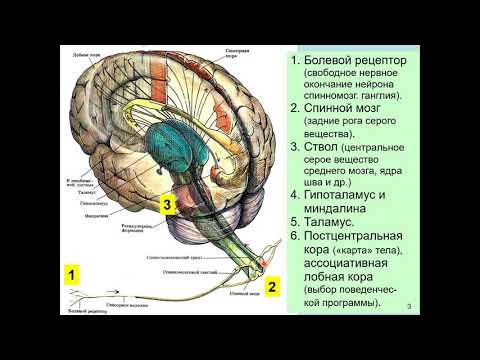
ОПАСНАЯ ГОЛОВНАЯ БОЛЬ - признаки, при которых нужно срочно обследоваться и обратиться к врачуСкачать

Физиология боли и методы оценки Гапанович С.В.Скачать

Боль, физиологияСкачать
Общая неврология. Лекция 1 "Чувствительность и типы нарушения чувствительности"Скачать

Стенокардия кратко - виды, причины, симптомы, лечениеСкачать
Головная боль или почему болит голова. Причины, виды, диагностика и лечение головной боли, мигреньСкачать

Нейропатическая (невропатическая) боль: причины, симптомы, лечениеСкачать

БОЛИТ ЖИВОТ? Причины и как лечить? Все виды боли в животе от позвоночника до внутренних органов.Скачать

Виды БОЛИ в НОГАХ. Как понять причину боли? (4 вида боли)Скачать

Боль в правом боку: виды и причины. Когда идти к врачу?Скачать

Боль | ФизиологияСкачать
